Erkrankung
Leberkrebs (Leberzellkrebs, hepatozelluläres Karzinom; HCC ist ein bösartiger Tumor, der von den Leberzellen (Hepatozyten) ausgeht.
Die Erkrankung wird daher auch primärer Leberkrebs genannt, um die Unterscheidung zu Tochtergeschwülsten (Fernmetastasen) in der Leber zu verdeutlichen, die bei verschiedenen Krebserkrankungen auftreten können.
Jährlich erkranken in Deutschland etwa 6.740 Männer und 3.030 Frauen
neu.ROBERT KOCH-INSTITUT Leberkrebs. Krebs in Deutschland für 2019/2020 14. Ausgabe, Berlin 2023 S. 44-47Das mittlere Erkrankungsalter liegt bei 71 Jahren für Männer und 74 Jahren für Frauen.
Männer sind zwei- bis dreimal häufiger betroffen als Frauen.DEUTSCHE KREBSGESELLSCHAFT, ONKOINTERNETPORTAL Leberkrebs, hepatozelluläres Karzinom https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/krebsarten/andere-krebsarten/leberkrebs/definition-und-haeufigkeit.html Abgerufen am 12.06.24.
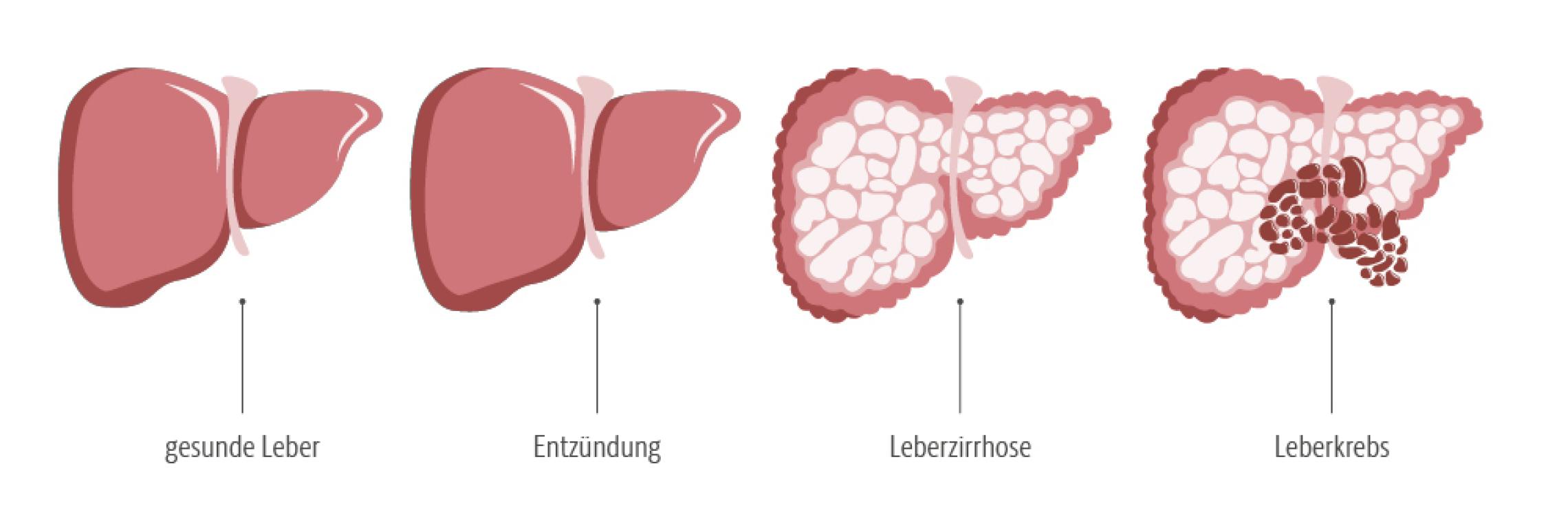
Meist wird der Tumor erst relativ spät entdeckt. Die Erkrankung geht zudem häufig mit einer schweren Schädigung der Leber einher.ARBEITSGEMEINSCHAFT DER WISSENSCHAFTLICHEN MEDIZINISCHEN FACHGESELLSCHAFTEN E. V., DER DEUTSCHEN KREBSGESELLSCHAFT E. V. UND DER DEUTSCHEN KREBSHILFE Leitlinienprogramm Onkologie: Leberkrebs. Ein Ratgeber für Patientinnen und Patienten. Stand September 2021, 2. Auflage https://www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/Downloads/Patientenleitlinien/Patientenleitlinie_Leberkrebs-1930022.pdf Abgerufen am 12.06.2024.Der Krankheitsverlauf (Prognose) ist eher ungünstig: Die relativen 5-Jahres-Überlebensraten liegen bei Männern und bei Frauen um 17 %.ROBERT KOCH-INSTITUT Leberkrebs. Krebs in Deutschland für 2019/2020 14. Ausgabe, Berlin 2023 S. 44-47
In den letzten 30 Jahren hat sich die Zahl der Neuerkrankungen in Deutschland und auch in anderen Ländern Europas sowie den USA sowohl bei Männern als auch bei Frauen verdoppelt.DEUTSCHE KREBSGESELLSCHAFT, ONKOINTERNETPORTAL Leberkrebs, hepatozelluläres Karzinom https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/krebsarten/andere-krebsarten/leberkrebs/definition-und-haeufigkeit.html Abgerufen am 12.06.24.
Als Grund dafür wird vor allem eine Zunahme der Patientenzahl mit den folgenden Erkrankungen angeführt:DEUTSCHE KREBSGESELLSCHAFT, ONKOINTERNETPORTAL Leberkrebs, hepatozelluläres Karzinom https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/krebsarten/andere-krebsarten/leberkrebs/definition-und-haeufigkeit.html Abgerufen am 12.06.24.
- Schrumpfleber (Leberzirrhose) als wichtigster Risikofaktor für die Entwicklung von LeberkrebsROBERT KOCH-INSTITUT Leberkrebs. Krebs in Deutschland für 2019/2020 14. Ausgabe, Berlin 2023 S. 44-47
- Dauerhafte (chronische) Infektion mit dem Hepatitis C-Virus oder Hepatitis B-Virus
- Nicht-alkoholische (nicht durch Alkohol verursachte) Fettleber-Erkrankung, die unter anderem als Folge der Zuckerkrankheit Diabetes mellitus auftreten kann
- Fettleibigkeit (Adipositas)